En konkret pustefrekvens kan dempe smerte og redusere kroniske betennelser
Vi puster normalt 15-25 ganger i minuttet. Det blir rundt 25000 pust i løpet av dagen. Vi har enormt mange muligheter i løpet av en dag til å bruke pusten. Om vi bare visste hvordan. Og hvorfor.
Hver dag presenteres helseartikler og ny forskning om trening og ernæring i alle medier over hele landet. Men pusten, som jo åpenbart er en livsviktig funksjon, og minst like viktig som ernæring og bevegelse, glimrer fortsatt med sitt fravær.
I ett og et halvt år har jeg nærmest bodd i pubmed og lest igjennom forskning som har blitt gjort på pusten. Dette har resultert i en klar og tydelig oversikt (Verkstedet Breathing System) over hva bevisst regulering av pustefrekvensen kan bidra med i vår helse. Jeg mener dette burde gi pusten en plass på pallen sammen med ernæring og trening.
Denne artikkelen beskriver hva som skjer når vi senker pustefrekvensen til 5-6 pust i minuttet. Den vil vise at vi kan bruke pusten til å påvirke vårt eget nervesystem til å både dempe smerte og redusere kroniske betennelser. 2 aspekter av helse som kan ansees som vår kulturs nemesis.
Nøkkelen til å forstå hvordan pusten kan gjøre dette ligger i pusten forbindelse med vagusnerven.
Introduksjon av vagus nerven
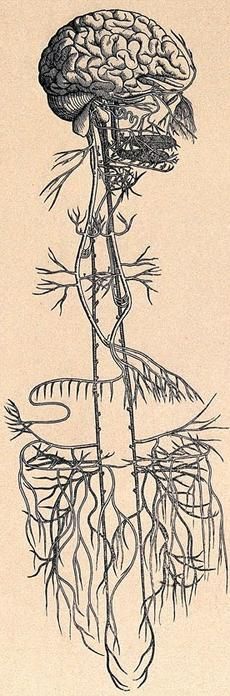 Vagusnerven er en enormt stor og omfattende nerve. Vagus betyr «vandrende» og den har fått sitt navn fordi den vandrer rundt i hele kroppen. Den går fra hjernestammen, ned fremsiden av nakken til hjerte, lunger, spiserør, mage, lever, nyrer, binyrer, tarmer og helt ned til blære.
Vagusnerven er en enormt stor og omfattende nerve. Vagus betyr «vandrende» og den har fått sitt navn fordi den vandrer rundt i hele kroppen. Den går fra hjernestammen, ned fremsiden av nakken til hjerte, lunger, spiserør, mage, lever, nyrer, binyrer, tarmer og helt ned til blære.
Vagusnerven virker som en brems i kroppen. Om vi tar vekk vagusnervens påvirkning på hjertet ville det slått 100 ganger i minuttet. Men pga vagus slår hjertet 60-70 ganger i minuttet når vi hviler. Den er vår hvile-nerve og blir ofte kalt «den vandrende beskytteren».
Vagusnerven har en helt sentral rolle i regulering av betennelser. Spesielt i forbindelse med tarmene, men også ellers i kroppen. Den registerer betennelsesfaktorer (cytokiner) i vevet og kommuniserer dette til hjernen. Og som en del av de forsvarsmekanismene hjernen mobiliserer sendes betennelsesdempende stoffer (acethylcholin) direkte tilbake til vevet gjennom vagus. Denne funksjonen kalles den inflammatoriske refleks. I tillegg kan vagus nedregulere produksjonen av betennelsesstoffer som skjer i milten og leveren. Defror er det en spesielt interessant nerve å kunne benytte seg av i kampen mot kroniske betennelser.
Om vagusnervens funksjon blir svakere vil det påvirke kroppens evne til å dempe betennelser og smerter på egenhånd.
Livstilssykdommer, kroniske betennelser, kronisk smerte, langvarig stress, intenst stress, emosjonelle plager, psykiske traumer, ensomhet og depresjon er alle forskjellige tilstander som er forbundet med en dårligere vagusfunksjon.
Hva som er høna og egget er ikke alltid lett å vite. Noen ganger kan vagus bli svak først. F.eks. ved sterke psykiske traumer som så fører med seg tarmproblemer, kroniske betennelser og smerter. Eller en kronisk betennelse i tarmen som gjør at vagusfunksjonen blir svakere, som så fører til andre betennelser og medfølgende psykiske plager.
Vagusnerven har en viktig rolle i kommunikasjonen mellom kropp og hjerne, og den kan stimuleres på mange forskjellige måter.
Disse tilstandene har potensiale til å behandles med klinisk vagus-stimuli:
•Sepsis (blodfrgiftning)
•Ischemi (manglede blodsirkulasjon, f.eks. ved infarkt)
•Kreft
•Røyking
•Altzheimer
•Aterosklerose
•Høyt blodtrykk
•Hjertesvikt
•Angina
•Hjerteflimmer
•Betennelser etter operasjoner i mage/tarm
•Inflammatorisk tarmsykdom (IBS)
•Pankreatitt
•Fettvev
•Autoimmune sykdommer (Chrons, MS, Bechterev, Revmatois Artritt, m.m.)
•Stress og depresjon
Stimulering av vagusnerven
Stimulering av vagusnervens efferente (ut til vevet) egenskaper viser store potensialer i medisin. Det har lenge blitt brukt mot epillepsi og depresjon. Og det har blitt vist gode resultater i alt fra migrene til IBS (Irritabel Tarm Syndrom) til akutt blodforgiftning.
I klinisk sammenheng brukes ofte elektrisk stimuli med en liten pacemaker operert inn på vagusnerven der den går ned gjennom nakken. Det finnes også maskiner man kan kjøpe som stimulerer vagusnerven gjennom huden i øret (som er det eneste stedet vagusnerven kommer ut til huden). Det finnes medisiner som påvirker vagus. Og man har sett at dietter kan stimulere vagus. Også omega-3 tilskudd kan gjøre det. Og trening.
Men om man ikke lider av alvorlig klinisk sykdom som hindrer en i å gjøre pusteøvelser, kan man også stimulere vagusnerven med pusten. Som er gratis, som vi alltid har med oss og som er lett å benytte seg av.
HjerteRate Variabilitet (HRV)
Vagusnerven regulerer hjerterytmen. Som nevnt tidligere, om vi fjerner vagusnerven til hjertet vil hjertet slå 100 ganger i minuttet. Pga av at vagus fungerer som en brems på hjertet slår det normalt mellom 60-80 ganger i minuttet når vi hviler. Men dette tallet er bare gjennomsnitt over 1 minutt. Om vi ser litt nærmere på det vil du legge merke til at hjerterytmen øker på innpust, og synker på utpust. Pulsen kan f.eks. være 75 i innpusten og gå ned til 65 i utpusten.
Dette kalles HjerteRate Variabilitet (HRV) og er et uttrykk for vagusnervens funksjon. Om HRV er lav, er vagusnervens signaler til hjertet gjerne svakere og hjerterytmens variabilitet følger ikke pusten så godt. Og omvendt. Jo større hjerteratevariasjon mellom innpust og utpust, jo sterkere vagus.
HRV biofeedback lar oss se vagusnervens funksjon på hjerterytmen i real-time.
Ved hjelp av HRV biofeedback kan vi tilpasse pustefrekvensen slik at vi får høyest mulig HRV. Når vi kan se på en skjerm hvordan hjerterytmen varierer i innpust og utpust blir det lett å oppdage hvilken måten vi skal puste på for å få høyest mulig hjerterate variabilitet. Vi kan da bruke pusten til å påvirke vår vagusnerve umiddelbart.
Uten biofeedback puster vi så og si i blinde fordi vi har ingen måte å verifisere om pusteteknikken vi gjør faktisk påvirker vagusnerven. Da blir det lett å bruke mye tid på pustetrening uten å få direkte resultater. Det kan ofte virke demotiverende.
Vitenskapelige studier har vist at man kan stimulere vagus ved å puste i riktig tempo. Det viser seg at dette er mellom 5-6 pust i minuttet for de aller fleste mennesker. Så det er ikke nødvendig med biofeedback, men effekten på nervesystemet blir mer uttalt og tydelig om man benytter biofeedback i tillegg.
6 pust i minuttet gir høyest HRV = sterkest stimuli av vagus
Forskning har vist at det er ved ca. 6 pust i minuttet vi stimulerer vagusnerven best fordi det er da HRV er høyest. 5-6 pust i minuttet gir den optimale tiden vagusnerven kan fyre av sammenhengende. Om pustefrekvensen blir raskere fyrer ikke vagus av like lenge av gangen. Og om pustefrekvensen blir lengre fyrer ikke vagus av like sammenhengende. Så rundt 5-6 pust i minuttet er den eneste pustefrekvensen som gir kontinuerlig stimuli av vagusnerven ved hvert eneste pust.
Man har også sett at lik inn- og utpust gir høyere HRV enn f.eks. lengre innpust eller lengre utpust. 5 sekunder innpust og 5 sekunder utpust gir bedre påvirkning på vagus nerven enn 3 sekunder innpust og 7 sekunder utpust, selv om pustefrekvensen er den samme (6 pust/min).
For noen hjelper det likevel å ha en bare litt lengre utpust enn innpust, slik at pustefrekvensen bli 5,5 pust i minuttet. Altså 5 sekunder innpust og 6 sekunder utpust.
Det kan være små individuelle forskjeller som man lett oppdage ved hjelp av biofeedback apparater(f.eks. StressEraser). Med slik hjelp kan man tilpasse pustefrekvensen til individets nervesystem og daglige variasjoner.
Om man ikke har et HRV biofeedback apparat kan man bruke en metronom eller en klokke og telle 5 sekunder på innpust og 5 sekunder på utpust.
Vagusnerven demper betennelser
Kroniske betennelser blir sett på som den grunnleggende årsaken til alle livsstilssykdommer. Diabetes 2, slitasjegikt, overvekt, kreft, arterosklerose, osv. Alle disse har ofte en lav-grads kronisk betennelse som utgangspunkt. Og alle livsstilsintervensjoner som behandler disse er tiltak som demper betennelse. F.eks. mindre sukker og korn i maten, mer trening, mindre stress, osv.
Når vi vet hvor mye vagusnerven har å si for regulering av betennelsestilstander i kroppen, og vi vet at pusten kan stimulere vagusnerven, da kan vi også innse at pusten bør få en plass blandt de vanligste livsstilsintervensjonene.
Vagusnervens effekt på betennelser har blitt forsket mye på og kalles den inflammatoriske refleksen, eller den kolinerge antiinflammatoriske reaksjonsvei.
Man har sett at en akutt betennelsesreaksjon blir mye kraftigere om vagusnervens bane nedenfor diafragma har blitt fjernet (vagatomi), noe som er en tydelig bekreftelse på vagusnervens rolle i regulering av betennelsesreaksjoner.
Når man studerer betennelser bruker man ofte et betennelsesfremmende stoff som kalles endotoxin. I en av disse studiene ble den akutte reaksjonen på endotoksin svært mildere når deltakerene benyttet seg av pusteteknikker som øker HRV. Det mest interessante med denne studien er at den kun varte i noen timer, noe som viser at pust har en ganske akutt virkning på vagusnerven også. Og den viser tydelig hvordan HRV pust faktisk aktiverer vagusnerven og demper betennelsesreaksjoner.
Så selv om pusten kanskje ikke gir en klinisk stimuli like sterkt som en elektrisk pacemaker, viser det at pusten faktisk har en tydelig og klar påvirkning på vagus og at vi kan benytte oss av den til å redusere betennelser.
Vagusnerven demper smerte
Smerte er en svært subjektiv opplevelse og svært misforstått av leger, kirurger, smerteeksperter og behandlere. Alle prøver å finne én anatomisk årsak, en diagnostiserbar og objektiv årsak til smerte. F.eks. knesmerte sier de er pga artrose(slitasje), korsryggsmerter er pga prolaps, Osv. Men ingen av disse er noen egentlig årsak til smerte fordi mange som har artrose i kneet har ikke smerte, mange som har prolaps i ryggen har ikke smerte. I tillegg ser man at folk som får operasjoner for å fjerne prolaps eller skrapt ut ødelagt vev i kneet ikke får bedre resultater enn de som får placebobehandling.
70% av de med smerter i korsryggen har ingen prolaps, slitasje eller skade, og 60% av de som får kirurgusk behandling for å reparere en evt skade, slitasje eller prolaps, får ingen reduksjon i smerte. Så vi kan trygt si at smerte er noe mer enn bare anatomisk skade eller slitasje.
Når vi forstår at smerte er en subjektiv opplevelse som inkluderer mange faktorer, alt fra fysiologi til anatomi til psykologi, først da kan vi begynne å få en effektiv behandling for smertetilstander.
Vagusnerven har en unik rolle i kroppen siden den kobler fysiologi med psykologi gjennom nervesystemet. Den bør derfor få en helt spesiell plass i behandling av smertetilstander.
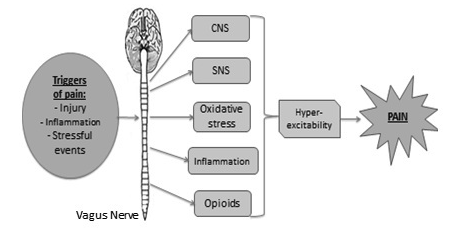
Man har lenge visst at vagusnerven blir svakere ved kroniske smerter og sykdommer. Men forskning på hvordan vagusnerven kan styrkes og dermed dempe smerte (istedet for å bare passivt svekkes av smerte) er fortsatt ganske fersk. Dog svært lovende. Spesielt siden vagusnerven påvirker så mange forskjellige aspekter ved en smertetilstand:
•Demper betennelser
•Reduserer sympaticus aktivering (stress)
•Demper oksidativt stress
•Øker aktivitet i deler av hjernen relatert til smertereduksjon
•Øker effekten av opioidreseptoerer som er viktig for smertereduksjon
Bruk pusten til å holde vagusnerven i form
Pusten er en lett tilgjengelig og anvendelig måte å holde sin egen vagusnerve i god form. Det er noe vi alltid har med oss, over alt hvor vi er. Det er gratis. Krever svært lite ressurser til å opplæring. Og det har ingen bivirkninger… bare virkninger.
Ved å redusere pustefrekvensen ned til 5-6 pust i minuttet får vi den høyeste HRV og sterkeste stimuli på vagusnerven. Dette kan vi gjøre som en daglig øvelse i 10-20 minutter og dermed gjenopprette vagusnervens evne til å redusere kroniske betennelser og dempe smerte.
Det er store individuelle forskjeller for hvor stor HRV er og det blir derfor vanskelig med objektive parametere. Men intraindividuell korrelasjon til hjerterytme er sterk, så det er åpenbart at vagusnerven påvirker hjertet.
I 2012 kom det en studie som bekrefter at regulering av pust gir en økt vagusfunksjon og mildere symptomer på akutt betennelse med endotoksin, bare ved å gjøre pusteteknikken 10 minutter hver time i 5 timer etter betennelsesreaksjonen.
Og i 2013 kom det en studie som beskriver hvordan elektrisk stimuli av vagusnerven fungerer bedre når det synkroniseres med pusten. Så selv om forskning på pustens påvirkning på vagus ikke blir viet like mye oppmerksomhet som klinisk elektrisk stimuli, kan vi være sikker på at pusten har en effekt på vagusnerven og kan forsterke og forbedre all annen betennelsesdempende og smertedempende behandling.
Ved å lære å uanstrengt senke din pustefrekvens ned til 5-6 pust i minuttet kan du altså påvirke din egen vagusnerve og styrke dens evne til å dempe smerte og redusere betennelser.
Bestill time her om du vil lære å bruke pusten på denne måten.
Referanser
Generelt om vagusnerven og sykdom:
Lifestyle and nutritional imbalances associated with Western diseases: causes and consequences of chronic systemic low-grade inflammation in an evolutionary context (2013) – beskriver alt om hvordan betennelser ligger til grunn for alle livsstilssykdommer. Nervus vagus og inflammasjon (2007) – beskriver alt om hvordan vagusnerven forholder seg til betennelser og hvilke sykdommer den har potensiale i behandling. You may need the vagus nerve to understand pathophysiology and to treat diseases (2012) – beskriver de viktigste veiene vagusnerven bidrar i livstilssykdommer: redusere oksidativt stress og DNA skader, redusere betennelser og dempe overaktivitet i sympaticus nervesystemet (stress). Caloric restriction may reverse age-related autonomic decline in humans (2012) – beskriver hvordan faste gir sterkere vagus og nevner at den kan oppføre seg som om detn var 20 år yngre. Omega-3 Polyunsaturated Fatty Acids and Heart Rate Variability (2011) – viser hvordan omega-3 kan bidra til å øke HRV. Physical activity, by enhancing parasympathetic tone and activating the cholinergic anti-inflammatory pathway, is a therapeutic strategy to restrain chronic inflammation and prevent many chronic diseases. (2013) – viser hvordan trening kan øke HRV, øke vagus tonus og dermed redusere betennelser.
Relationship between dysfunctional breathing patterns and ability to achieve target heart rate variability with features of «coherence» during biofeedback. (2011) – viser sammenheng mellom topp-pust og lav HRV
Spesifikk pustefrekvens (5-6 pust i minuttet):
Influence of breathing frequency on the pattern of respiratory sinus arrhythmia and blood pressure: old questions revisited (2010) – beskriver hvordan pustefrekvens styrer HRV, eller RSA (Respiratory Sinusoid Arrythmia) som de kaller det i denne studien. Nevner at 6 pust i minuttet (0,1 Hz) gir 1,8 ganger høyere HRV enn 12 pust i minuttet. Og den bekrefter at det er vagus som styrer HRV siden betablokkere (som reduserer blodtrykk) ikke påvirket HRV. Cardiovascular and Respiratory Effect of Yogic Slow Breathing in the Yoga Beginner: What Is the Best Approach? (2013) – beskriver hvordan 5-6 pust i minuttet gir best aktivering av vagus nerven, og at det er bedre med lik inn- og utpust enn mye lengre utpust. Slow Breathing Increases Arterial Baroreflex Sensitivity in Patients With Chronic Heart Failure (2002) – nevner at 6 pust i minuttet gir beste respons på HRV og vagusnerven. I tillegg til å dempe blodtrykk markant. Studien ga disse resultatene med en bare 4 minutters pustesession. Slow Breathing Improves Arterial Baroreflex Sensitivity and Decreases Blood Pressure in Essential Hypertension (2005) – Nevner hvordan 6 pust i minuttet øker HRV og vagus nervens effekt på hjertet, og er den beste måten å puste på for å senke blodtrykk. Heartbeat Synchronizes With Respiratory Rhythm Only Under Specific Circumstances (2004) – viser at HRV er høyest ved 5-6 pust/min. Autonomic system modification in zen practitioners (2013) – nevner mye om hvordan pustefrekvens påvirker HRV og andre faktorer. Og spesielt hvordan dette endrer den normale pusten på lang sikt. De bekrefter at 6 pust/min gir høyest HRV. Breathing at a rate of 5.5 breaths per minute with equal inhalation-to-exhalation ratio increases heart rate variability. (2014) – Denne nevner at 5.5 pust i minuttet gir best HRV, og at innpust og utpust skal være lik lengde for å få best effekt. Modulatory effects of respiration (2001) – viser til at HRV er høyest ved 5-6 pust i minuttet, og synker om pustefrekvensen blir raskere eller kortere. Matter Over Mind: A Randomised-Controlled Trial of Single-Session Biofeedback Training on Performance Anxiety and Heart Rate Variability in Musicians (2012) – viser at man får omtrent like gode resulteter ved å puste 6 pust/min som man får ved biofeedback. Heart Rate Variability Biofeedback Increases Baroreflex Gain and Peak Expiratory Flow (2003) – nevner at HRV trening av pusten har langtids virkninger på hjerte/kar sykdommer og at det aktiverer nevroplastisitet, altså vari endring i nervesystemet. Bekrefter at pustefrekvensen på 6x /min (5 sek inn, 5 sek ut), gir en opptrening vagusnerven. Viser også at man får effekt uten biofeedback, men nervesystemet resonderer bedre med biofeedback.
Vagusnerven og betennelser:
Neural regulators of innate immune responses and inflammation. (2004) – beskriver hvordan nervesystemet, spesielt vagus, regulerer betennelser. Decreased heart rate variability is associated with higher levels of inflammation in middle-aged men. (2008) – diskuterer forholdet mellom HRV og betennelse (CRP og IL-6). Det spesielle med denne er for det første at det er en stor studie som omfatter 264 mennesker. Det andre spesielle er at den omfatter friske mennesker uten hjerteproblemer. Og det tredje, kanskje aller viktigste, er at det er gjort på tvillinger. De fleste studier som har blitt gjort på temaet viser at betennelser gir lavere HRV. Men i denne viser de at det fungerer motsatt også; lav HRV gir økt betennelse. RR Interval Variability Is Inversely Related to Inflammatory Markers: The CARDIA Study (2007) – første studien som bekrefter at svak vagus gir økt betennelse (CRP og IL-6). Dette er en svært stor studie som inkluderte over 750 deltakere. Selv når de regulerte statistikken for andre risikofaktorer som røyking, trening, alder, m.m., så var fortsatt en svak vagus en viktig bidragsyter til økt betennelse. Relationship between Heart Rate Variability, Interleukin-6, and Soluble Tissue Factor in Healthy Subjects (2008) – beskriver hvordan lav HRV asossieres med systemisk betennelser som man finner i arterosklerose, diabetes og flimmer tilstander. The relationship between heart rate variability and inflammatory markers in cardiovascular diseases. (2008) – viser at lav HRV kan relateres til betennelser i friske mennesker såvel som de med hjertekar sykdommer. Vagal tone and the inflammatory reflex (2009) – alt om vagusnervens relasjon til betennelser, og hvordan hjernen styrer vagusnerven. Nevner at svak vagus kan sammenlignes med røyking når det kommer til betennelser. Heart rate variability, overnight urinary norepinephrine and C-reactive protein: evidence for the cholinergic anti-inflammatory pathway in healthy human adults. (2009) – Stor studie med 611 friske arbeidere som viser at lav HRV assosieres med betennelser (CRP). The vagus nerve and the inflammatory reflex: wandering on a new treatment paradigm for systemic inflammation and sepsis. (2012) – nevner hvordan vagusnerven er en viktig samarbeidspartner når man skal bekjempe vevskade, sjokk og blodforgiftning (sepsis) etter infeksjoner og skader fra kirurgi. The inflammatory reflex: the role of the vagus nerve in regulation of immune functions (2011) – Nevner mekanismene bak hvordan vagus nerven demper betennelsesreaksjoner og kan bidra i autoimmune sykdommer hvor betennelser er fremtredende. Loss of vagal tone aggravates systemic inflammation and cardiac impairment in endotoxemic rats. (2014) – Nevner at manglende vagusfunksjon (vagatomi) øker symptomene på akutt systemisk betennelse betraktelig. Et bevis på at vagus spiller en stor rolle i å dempe betennelser. Voluntarily produced increases in heart rate variability modulate autonomic effects of endotoxin induced systemic inflammation: an exploratory study. (2010) – Denne studien bekrefter at vi kan øke vagusnervens funksjon med pusteøvelser og dempe reaksjoner på akutt betennelse. Her gjorde de pusteøvelser 10 minutter hver time i fem timer etter betennelsesreaksjonen var satt igang.
Vagusnerven og smerte:
Pain (2012) – alt om smerte, fra Melzaks Body-Self Neuromatrix. Smerteforståelsens historie, fantomsmerter, hypersensitivitet, nervedegenerasjon, betennelser, Gate Control og Neuromatrix teori, m.m. Her forklares hvordan kroppsopplevelsen skapes i hjernen, selv uten noen input fra kroppen.Den vier mye plass til hvordan stress og kortisol bidrar til kroniske smerter, muskelsvikt og nedsatt immunsystem. Heart rate variability and experimentally induced pain in healthy adults: A systematic review (2013) – denne gjennomgår hele 20 studier som viser hvordan HRV forholder seg til smerte, lav HRV = høy smerte og motsatt. You May Need a Nerve to Treat Pain: The Neurobiological Rationale for Vagal Nerve Activation in Pain Management.(2014) – Alt om hvordan vagus nerven demper smerte gjennom 5 mekanismer samtidig: dempe betennelser, dempe sympaticus aktivitet (fight-or-flight), redusere oksidativt stress, aktivere smertedempende områder i hjernen og utløse smertedempende opioider og cannabinoider i kroppen. Den bekrefter også at pusten stimulerer vagusnerven. Respiratory effects on experimental heat pain and cardiac activity. (2009) – viser en tydelig smertedempende effekt ved sakte pust ned til 0,1 Hz (6 pust pr min) og det virker gjennom samme nevrologiske mekanismer som styrer hjertefrekvens og HRV, Respiration-induced hypoalgesia: exploration of potential mechanisms (2012) – viser at sakte pust demper smerte, men i denne brukte de kun 50% av vanlig pustefrekvens. Flere studier om elektrisk stimulering av vagusnerven.
Mer om vagusnerven og pust:
Toward understanding respiratory sinus arrhythmia: relations to cardiac vagal tone, evolution and biobehavioral functions (2007) – nevner at vagus fyrer av like mye totalt sett, uansett pustefrekvens. Men når pustefrekvensen synker til 6 pust/min blir aktiviteten sammenhengde i løpet av utpusten. Nevner også at i individet er det tydelig sammenheng mellom pust og HRV, men mellom forskjellige individer er det store forskjeller. Behavioural modification of the cholinergic anti-inflammatory response to C-reactive protein in patients with hypertension (2012) – Denne studien viser til at regulering av pust gir en økt vagusfunksjon som gir lavere betennelse i blod. Studien benyttet seg av et 8 ukers program med pusteøvelsen. Evoked Pain Analgesia in Chronic Pelvic Pain Patients using Respiratory-gated Auricular Vagal Afferent Nerve Stimulation (2012) – nevner hvordan elektrisk stimuli av vagusnerven fungerer bedre stimulien det synkroniseres med utpusten.